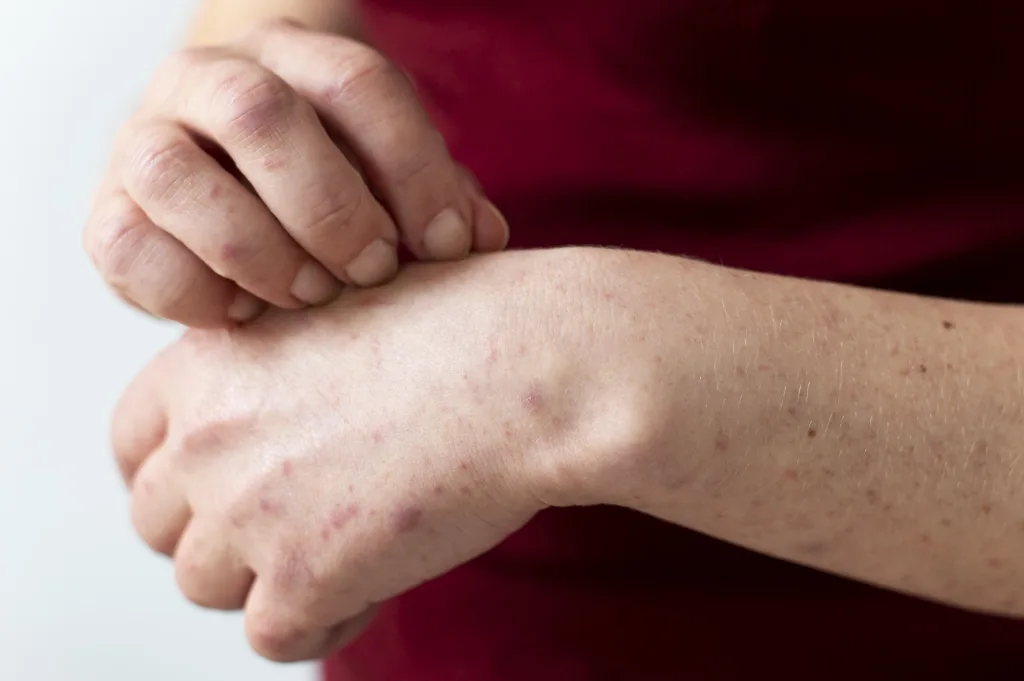
Um corte que demora semanas para fechar, uma bolha que vira úlcera, uma lesão no pé que passa despercebida. Sinais assim costumam antecipar diagnósticos tardios de diabetes e estão por trás do aumento de amputações no Brasil.
Uma pequena ferida no pé que não fecha. Uma bolha depois de uma caminhada que, em vez de cicatrizar em poucos dias, começa a inflamar. Um corte aparentemente banal na perna que, semanas depois, continua aberto.
Para boa parte dos brasileiros, esses sinais passam despercebidos ou são tratados como irritação passageira. Para quem convive com diabetes, principalmente quando a doença está descompensada, eles quase sempre indicam algo maior: a glicemia elevada está comprometendo a capacidade do corpo de se recuperar.
O Brasil hoje tem cerca de 20 milhões de pessoas vivendo com diabetes, segundo estimativa da Sociedade Brasileira de Diabetes a partir do Vigitel 2023 e do Censo 2022 do IBGE.
A prevalência entre adultos alcança 10,2% nas capitais pesquisadas, número que dobrou em menos de duas décadas. Em 2006, a frequência era de 5,5%.
Em menos tempo do que uma geração, a doença passou de condição menos comum a protagonista das estatísticas de saúde pública. E uma de suas manifestações mais visíveis, e mais negligenciadas, é justamente a dificuldade de cicatrização.
Por que o corpo diabético não fecha feridas como deveria
A cicatrização é um processo complexo. Envolve inflamação inicial, migração de células de defesa, formação de novos vasos, produção de colágeno e fechamento gradual do tecido. Cada uma dessas etapas depende de um equilíbrio metabólico que o diabetes descontrolado desorganiza.
Níveis altos de glicose no sangue prejudicam a função dos vasos sanguíneos, reduzem a capacidade das células de defesa de combater bactérias e diminuem a produção das proteínas necessárias para o fechamento do tecido.
Uma revisão publicada em 2021 no Brazilian Journal of Health Review aponta que a diabetes altera a estrutura da célula e compromete diretamente o processo de cicatrização, tornando essas feridas um problema de saúde pública que atinge cerca de 5% da população adulta no mundo ocidental.
Junte-se a isso a neuropatia periférica, complicação frequente do diabetes mal controlado, e o risco se multiplica. A perda de sensibilidade nas extremidades faz com que o paciente não perceba cortes, queimaduras, pressão de calçados apertados ou pequenos traumas. A ferida se instala, infecciona, avança. E só chega ao consultório quando já está em estágio grave.
O pé diabético e o salto nas amputações
As consequências aparecem nos números do Sistema Único de Saúde. O SUS registrou mais de 282 mil cirurgias de amputação de membros inferiores entre janeiro de 2012 e maio de 2023, conforme levantamento da Sociedade Brasileira de Angiologia e de Cirurgia Vascular.
Apenas em 2022, foram mais de 10 mil amputações causadas por diabetes. Em 2023, o número subiu para 11.326. A média brasileira passou a ser de mais de 28 amputações por dia, ou seja, mais de uma por hora.
O diabetes se consolidou como a principal causa de amputação não traumática no país, à frente de acidentes de trânsito e de trabalho. A Associação Brasileira de Medicina e Cirurgia do Tornozelo e Pé estima que 13 milhões de brasileiros com diabetes já tenham desenvolvido algum grau de úlcera nos pés, quadro conhecido como pé diabético. E estudos mostram que 85% dessas amputações começaram com uma lesão que poderia ter sido tratada a tempo.
O padrão é quase sempre o mesmo. Aparece uma ferida que não cicatriza. O paciente aplica remédio caseiro, faz curativo sozinho, espera duas semanas, quatro, seis. A infecção avança.
Quando o atendimento especializado começa, o tecido já morreu em parte. O que poderia ser resolvido com controle da glicemia e cuidado local vira internação. E uma parcela preocupante dessas internações termina em cirurgia.
Estudo realizado em Pernambuco encontrou prevalência de amputação de 50% entre pacientes internados por pé diabético, índice que revela a gravidade do quadro quando o atendimento é tardio.
Os sinais que costumam ser ignorados
A lista de alertas é conhecida por endocrinologistas, mas pouco difundida entre a população. Calos que aparecem em pontos incomuns, fissuras nos calcanhares, unhas que mudam de cor ou forma, fungos persistentes, dor ou ausência de dor em áreas onde antes havia sensibilidade, todos entram no radar de investigação. E, no centro de tudo, o mais importante: qualquer ferida nos pés ou pernas que não cicatrize em duas semanas exige avaliação médica.
A Sociedade Brasileira de Estomaterapia listou, em publicação recente, os riscos que o paciente com diabetes e seus cuidadores precisam monitorar diariamente, entre eles calos, fissuras, feridas que não cicatrizam em até duas semanas, sensação de dormência nos pés e infecções recorrentes.
O problema é que muitas dessas mudanças não causam dor, justamente por causa da neuropatia. E o que não dói, não preocupa. O paciente descobre que algo está errado quando a infecção já avançou.
Conforme explica uma endocrinologista online em Goiânia, o problema começa muito antes da ferida aparecer. A glicemia descompensada por meses ou anos é o que cria o terreno para que uma pequena lesão vire uma grande complicação.
Por isso o acompanhamento regular, com exames periódicos e ajustes no tratamento, é mais importante do que medidas tomadas depois que o pé já apresenta lesão.
Quando o diagnóstico chega tarde
Uma parte significativa dos brasileiros com diabetes tipo 2 descobre a doença justamente por causa de uma complicação. Em vez de identificar a hiperglicemia em exames de rotina, o paciente chega ao consultório já com uma ferida que não fecha, visão embaçada, infecção urinária recorrente ou formigamento persistente nos pés.
A Organização Mundial da Saúde estima que uma em cada cinco pessoas com diabetes no mundo desconhece o diagnóstico. No Brasil, boa parte dos casos é identificada depois de cinco ou mais anos de doença silenciosa, período em que o corpo já acumulou lesões microvasculares em olhos, rins e nervos.
Esse atraso se traduz em prognóstico pior. Pacientes com pé diabético têm taxa de mortalidade duas vezes maior do que diabéticos sem úlceras, segundo dados da Sociedade Brasileira de Angiologia e de Cirurgia Vascular.
E quem passa por amputação maior tem sobrevida reduzida: cerca de 10% morrem no período perioperatório, 30% no primeiro ano e 70% em cinco anos. São números que colocam a amputação em patamar de gravidade comparável ao de cânceres avançados.
A realidade do interior e o papel da telemedicina
No Sudoeste do Paraná e em outras regiões do interior do país, o desafio do diagnóstico precoce tem uma camada adicional: distância. Muitos municípios não contam com endocrinologista em caráter permanente. Quando contam, a fila de consultas pode ultrapassar vários meses.
Pacientes com suspeita de diabetes ou com quadro já diagnosticado que precisa de ajuste fino de tratamento, frequentemente recorrem a médicos generalistas, que fazem o possível, mas não substituem a visão de um especialista em endocrinologia para condutas mais complexas.
É nesse ponto que a telemedicina mudou o cenário nos últimos anos. A consulta online, regulamentada no Brasil desde a pandemia, permite que moradores de Francisco Beltrão, Pato Branco, Chopinzinho ou qualquer município da região consultem com especialistas de grandes centros sem precisar se deslocar.
“Para quem convive com diabetes, isso faz diferença prática: o endocrinologista consegue analisar exames, ajustar insulina, discutir padrão alimentar e acompanhar a evolução do quadro com frequência maior do que seria viável em atendimento presencial a centenas de quilômetros de casa”, orienta Dra. Camila Farias, endocrinologista especialista em diabetes em Goiânia.
A avaliação de feridas e complicações mais graves continua exigindo exame físico, por isso a orientação é que a primeira consulta, principalmente se já houver lesão, seja presencial. Mas o acompanhamento de longo prazo, que é o que de fato determina o controle do diabetes, ganhou uma ferramenta nova.
E parte dos especialistas que atendem online está em Goiânia, Curitiba, São Paulo e outros polos onde a formação em endocrinologia tem tradição e volume alto de pacientes.
O que fazer quando a ferida não cicatriza
A regra prática é simples. Qualquer ferida, corte, bolha ou lesão que não apresente sinais claros de cicatrização em até duas semanas exige avaliação médica, ainda que o paciente não tenha diagnóstico prévio de diabetes.
Em pessoas com glicemia alterada, o prazo encurta: a busca por atendimento deve ser imediata quando aparece uma lesão nos pés ou pernas, mesmo que pareça pequena.
O exame de glicemia em jejum, somado à hemoglobina glicada (HbA1c), define em poucos minutos se há diabetes e em que nível de controle a doença se encontra. Glicemia em jejum acima de 126 mg/dL ou HbA1c acima de 6,5% em duas ocasiões diferentes confirmam o diagnóstico, conforme critérios da Sociedade Brasileira de Diabetes.
Confirmado o quadro, o tratamento segue três eixos principais: ajuste alimentar com redução de carboidratos simples e gorduras saturadas, atividade física regular e, quando necessário, medicação oral ou insulina.
Cada caso exige cálculo individual, o que reforça a importância do acompanhamento com especialista. Automedicação com remédios que deram certo para parentes ou vizinhos costuma atrapalhar mais do que ajudar.
Para quem já convive com diabetes, o autoexame diário dos pés é medida simples e eficaz. Verificar se há vermelhidão, rachaduras, bolhas, calos novos ou áreas com mudança de cor leva menos de dois minutos e pode evitar o que, no pior cenário, terminaria em uma sala de cirurgia.
Usar calçados fechados e bem ajustados, cortar as unhas em linha reta e hidratar a pele também entram na lista de cuidados que associações médicas brasileiras recomendam como parte da rotina.
Um alerta que se traduz em cirurgias evitáveis
O cenário brasileiro de diabetes reúne todos os elementos para explicar o aumento das amputações: prevalência crescente, diagnóstico frequentemente tardio, dificuldade de acesso a especialistas em algumas regiões, desinformação sobre sinais de alerta e automedicação. Cada um desses fatores, isoladamente, já geraria problema. Somados, produzem o número que o Ministério da Saúde registra ano após ano.
Reverter essa curva passa por medidas que dependem tanto de política pública quanto de mudança individual. Do lado do sistema, é preciso ampliar acesso à endocrinologia e fortalecer a atenção primária para que o rastreamento de diabetes seja rotineiro. Do lado do paciente, a postura que realmente muda o desfecho é procurar ajuda cedo.
Nenhuma ferida que não cicatriza em duas semanas é “pequena”. Nenhum formigamento persistente é “coisa da idade”. Nenhum corte que se torna vermelho e quente ao redor deve esperar mais alguns dias para ver se melhora sozinho.
O diabetes é uma doença crônica, silenciosa em suas fases iniciais e progressiva quando não tratada. Mas é também uma das condições com maior arsenal terapêutico disponível no Brasil hoje, tanto no SUS quanto na rede privada.
O problema quase nunca está na ausência de tratamento. Está no tempo que se perde entre os primeiros sinais e a decisão de procurar ajuda. A ferida que não fecha, muitas vezes, é o corpo tentando avisar antes que seja tarde.




